Dott. Giuseppe Fioritoni specialista in Ematologia
Nozioni divulgative sulle principali malattie del sangue
In condizioni normali, in seguito a ferita o lesione vascolare, si ha una vasocostrizione con riduzione del flusso di sangue nel distretto lesionato. In tempi molto rapidi le piastrine aderiscono alla parete del vaso danneggiato formando il “tappo emostatico“ sul quale intervengono i fattori della coagulazione (un gruppo di proteine enzimatiche circolanti nel sangue), a formare il coagulo vero e proprio necessario per arrestare l’emorragia.
Le malattie emorragiche sono la conseguenza di un deficit congenito o acquisito del sistema emocoagulativo, fisiologicamente preposto ad arrestare rapidamente le emorragie.
Le malattie emorragiche sono fondamentalmente causate da tre gruppi di disordini:
- Alterazioni congenite o acquisite della parete dei vasi sanguigni;
- Riduzione del numero delle piastrine o alterazione della funzionalità;
- Deficit congenito o acquisito di uno o più fattori della coagulazione.
Numerosi sono i disordini della coagulazione, ma le malattie più frequenti sono le piastrinopenie e la carenza di fattori della coagulazione come l’emofilia.
La diagnosi delle malattie emorragiche richiede le seguenti di indagini di laboratorio:
- emocromo: per valutare il numero delle piastrine;
- tempo di protrombina (PT) e tempo di tromboplastina parziale attivata (PTT), per valutare l’attività dei dei fattori della coagulazione;
- dosaggio dei singoli fattori della coagulazione, per identificazione del fattore mancante;
- dosaggio dell’antitrombina III e degli altri inibitori della coagulazione.
Le Piastrinopenie.
Le piastrinopenie sono malattie emorragiche caratterizzate da una diminuzione del numero delle piastrine al di sotto dei valori minimi di normalità (< 150.000 per microlitro di sangue).
Le piastrinopenie sono dovute ad uno dei seguenti meccanismi:
- Diminuzione della produzione midollare delle piastrine.
- Aumentata distruzione delle piastrine nel sangue periferico.
Le
piastrinopenie più frequenti appartengono al 2° gruppo.
La
distruzione delle piastrine avviene per lo più con meccanismo
immunologico, ad opera di anticorpi patologici diretti contro le
piastrine e prodotti dal soggetto malato. Tale piastrinopenia viene
definita “Porpora Trombocitopenica Immunologica” (PTI).
Si distinguono piastrinopenie di grado lieve o moderato, spesso asintomatiche e piastrinopenie gravi, con valori di piastrine inferiori a 25-30.000/µl (microlitro) ed a rischio di manifestazioni emorragiche gravi.
Sintomi.
Sintomi caratteristici delle piastrinopenie sono le petecchie, ovvero manifestazioni emorragiche puntiformi della cute e delle mucose, ecchimosi, epistassi e gengivorragie. Più rare sono le emorragie che interessano gli organi interni; particolarmente pericolose sono le emorragie intracraniche, che sono per fortuna rare. Il tipo e l’intensità delle manifestazioni emorragiche variano da paziente a paziente, ma comunque il rischio emorragico aumenta quando il numero delle piastrine è inferiori a 20.000/µl.
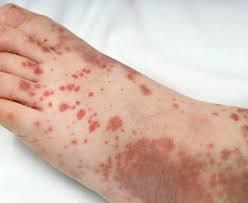
A causa del rischio emorragico, i pazienti piastrinopenici devono evitare traumi fisici, la somministrazione intramuscolare di farmaci (rischio di ematomi nella sede di iniezione), l’assunzione di farmaci capaci di interferire con il funzionamento delle piastrine, come l’aspirina o altri antidolorifici antinfiammatori (FANS).
Terapia.
Nella PTI la terapia deve essere iniziata in presenza di manifestazioni emorragiche o comunque quando il valore delle piastrine è inferiore a 20.000/µl.
Il farmaco di primo impiego è il cortisone, che deve essere assunto per diverse settimane a dosi progressivamente scalari, evitandone la brusca sospensione che può favorire la riaccensione della malattia. Nelle prime fasi di terapia, soprattutto nei casi più gravi, al cortisone si può associare l’infusione di Immunoglobuline native ad alte dosi.
Nei casi in cui non si ottenga la guarigione può essere indicata la splenectomia, cioè l’asportazione chirurgica della milza, al fine di rimuovere l’organo che produce anticorpi e dove principalmente avviene la distruzione delle piastrine.
Altri presidi terapeutici efficaci nella terapia delle piastrinopenie immunologiche, resistenti alle terapie di prima linea, sono gli anticorpi monoclonali anti CD20 ed i farmaci stimolatori del recettore della Trombopoietina (Eltrombopag, Romiplostin) che stimolano la produzione delle piastrine con meccanismo analogo alla Trombopietina endogena. Inoltre i farmaci immunosoppressori di vecchia generazione (Azatioprina, Ciclofosfamide) possono essere utili nelle forme refrattarie ad altre terapie.
Nelle piastrinopenie croniche può essere di ausilio anche il Danazolo, un anabolizzante dotato anche di attività immunosoppressiva che stimola la produzione delle piastrine.
Nelle piastrinopenie da ridotta produzione i suddetti trattamenti sono scarsamente efficaci perché sono notevolmente ridotti i progenitori delle piastrine nel midollo osseo. In questi casi la piastrinopenia si risolve curando la malattia responsabile del blocco della produzione piastrinica (leucemie, linfomi, mieloma, mielodisplasie, anemia aplastica).
In presenza di manifestazioni emorragiche spesso l’unico approccio terapeutico è rappresentato dalla trasfusione di concentrati piastrinici, ma anche i farmaci stimolatori del recettore della a Trombopoietina ( Eltrombopag ) si sono dimostrati efficaci. In alcuni casi anche il Danazolo e gli steroidi possono essere di ausilio.
Emofilia.
L’emofilia è una malattia emorragica congenita nella quale il sangue non coagula in tempi normali a causa della carenza del fattore VIII (emofilia A) o del fattore IX (emofilia B) o del fattore XI ( emofilia C ).
L’emofilia A e B sono malattie congenite che si ereditano con modalità recessiva legata al cromosoma X. In termini semplici, la malattia viene trasmessa dalle donne e colpisce quasi esclusivamente i maschi. Ciò avviene in quanto i geni che determinano la produzione dei fattori VIII e IX si trovano nel cromosoma sessuale X che caratterizza il sesso femminile. Nelle donne sono presenti 2 cromosomi X (XX), mentre l’uomo ne ha uno solo (XY). L’uomo emofilico ha un solo cromosoma X anomalo con il gene emofilico, al contrario la donna portatrice ha un cromosoma X sano che permette di compensare il deficit di produzione dei fattori VIII e IX, dovuto alla presenza del cromosoma X anomalo. La donna si ammala di emofilia solo se figlia di un maschio malato e di una femmina portatrice; in tale condizione entrambi i cromosomi X ereditati possono essere anomali. Tutti i figli maschi di emofilici sono normali, mentre tutte le figlie femmine sono portatrici del difetto di fattore.

Sintomi.
Il
quadro clinico emorragico varia in funzione del grado di carenza di
fattore VIII o IX:
nell’emofilia grave la quantità di fattore
è < 1% del normale
nell’emofilia moderata la quantità di
fattore è del 2-5% del normale
nell’emofilia lieve la
quantità di fattore è del 6-25% del normale
Il portatore sano
ha una quantità di fattore tra il 25-50%.
Nell’ emofilia grave si hanno manifestazioni emorragie importanti spontanee e traumatiche sin dalla prima infanzia, anche legate alla normale attività quotidiana.
Nell’emofilia moderata i pazienti presentano occasionalmente emartri e manifestazioni emorragiche il più delle volte associate a traumi o ad interventi chirurgici, raramente spontanee.
Nell’emofilia di grado lieve le manifestazioni emorragiche non sono frequenti, secondarie a traumi o interventi chirurgici.
A differenza di quanto succede nelle piastrinopenie, le emorragie dell’emofilico interessano molto spesso le articolazioni (emartri), in particolar modo a carico del ginocchio, della caviglia, ma anche gomito, spalla e anca. In assenza di adeguato trattamento le ripetute emorragie possono comportare nel tempo la deformità e il blocco funzionale delle articolazioni colpite. Gli ematomi possono essere interessare muscoli, tessuti molli oppure organi interni e manifestarsi spontaneamente o dopo traumi.
Terapia.
Il trattamento consiste nella somministrazione endovenosa del fattore della coagulazione mancante. I concentrati di fattore VIII o IX possono essere di derivazione plasmatica, cioè ottenuti dai donatori di sangue, oppure prodotti con tecniche di ingegneria genetica (fattore ricombinante) oggi da preferire perché non trasmettono malattie virali.
Nell’emofilia lieve si impiega la Desmopressina al fine di stimolare la produzione del fattore VIII. I concentrati di fattore si rendono necessari dopo traumi o in occasione di interventi chirurgici. Nell’emofilia moderata-grave si attua una terapia di profilassi degli eventi emorragici con concentrati di fattore carente per consentire al paziente una vita normale.