Dott. Giuseppe Fioritoni specialista in Ematologia
Nozioni divulgative sulle principali malattie del sangue
Definizione
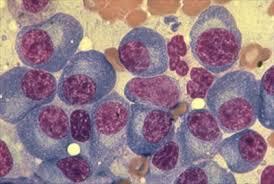
Il Mieloma è una malattia caratterizzata dalla crescita di plasmacellule neoplastiche, atipiche nel midollo osseo. In condizioni di normalità, le plasmacellule sono cellule che producono particolari proteine denominate immunoglobuline, ovvero gli anticorpi che intervengono nella risposta immunitaria e che ci proteggono dalle infezioni.
Le immunoglobuline possono essere separate da tutte le altre frazioni proteiche mediante “l’elettroforesi proteica”, collocandosi nella zona gamma del tracciato elettroforetico.
L’organismo sano produce 5 diverse classi di immunoglobuline, le IgG, IgA, IgM, IgD, IgE che possono essere singolarmente individuate con la tecnica dell’ immunofissazione sierica. Inoltre è anche possibile effettuare il loro dosaggio quantitativo.
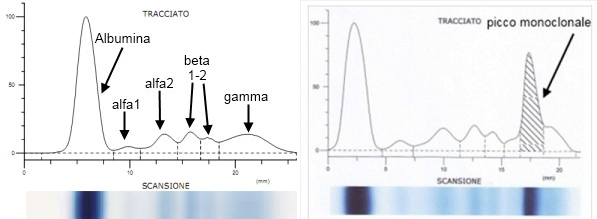
Nel Mieloma le plasmacellule atipiche producono una immunoglobulina patologica, che viene definita Componente Monoclonale, che può appartenere a ciascuna delle classi di immunoglobuline, in netta prevalenza IgG o IgA e meno frequentemente alle altre classi; nel 20-25% dei casi casi la componente monoclonale può essere costituita da un frammento dell’Immunoglobulina (ovvero la“catena leggera” kappa o lambda). Questo tipo di mieloma viene definito “micromolecolare”.
Casi molto rari di mieloma (1-2%) non presentano la componente monoclonale nel siero e nelle urine e vengono definiti come “mielomi non secernenti”, la cui diagnosi può essere molto difficoltosa.
La diagnosi di Mieloma può essere a volte casuale, per il riscontro occasionale della Componente Monoclonale nel sangue o nelle urine. Spesso la diagnosi viene posta nel corso di controlli eseguiti per la comparsa di dolori ossei, dell’anemia o per la insufficienza renale. Per la diagnosi di Mieloma Multiplo è indispensabile effettuare, otre ad un esame completo del sangue, l’aspirato e la biopsia osteo-midollare, al fine di quantizzare il numero delle plasmacellule patologiche presenti nel midollo osseo e che rappresentano un criterio fondamentale per la diagnosi.
Il Mieloma non va confuso con la cosidetta “gammapatia monoclonale di significato indeterminato o M-GUS”. Quest’ultima infatti non è una neoplasia, anche se spesso può evolvere in mieloma. La M-GUS è una condizione ematologica asintomatica, caratterizzata dalla presenza di una immunoglobulina monoclonale e di plasmacellule midollari in quantità limitata, spesso per anni stabili, ma suscettibili di un aumento progressivo nel tempo, sino alla trasformazione in Mieloma Multiplo.
Il mieloma è una malattia che insorge per lo più in età avanzata (età mediana di 65-70 anni) ed è raro al di sotto dei 40 anni; predilige leggermente il sesso maschile e la sua incidenza è aumentata negli ultimi decenni.
Sintomi
I dolori ossei rappresentano il sintomo più frequente della malattia e sono dovuti alla presenza di lesioni ossee (osteolisi) causate dalle plasmacellule patologiche. Le osteolisi determinano un indebolimento della struttura ossea con conseguenti possibili fratture delle ossa lunghe o crolli dei segmenti vertebrali. Nel caso di grave compromissione della colonna vertebrale è possibile la compressione del midollo spinale da parte di una massa mielomatosa o dei frammenti ossei delle vertebre; in questi casi è indispensabile intervenire molto rapidamente per evitare danni neurologici irreversibili.
Lo studio dello scheletro può essere effettuato mediante esami radiologici complementari alle radiografie standard, come la PET-TAC e la Risonanza magnetica Nucleare, specie della colonna vertebrale.
Come in altre malattie maligne del sangue, si può osservare una riduzione della produzione di globuli rossi, globuli bianchi e piastrine, secondaria all’invasione del midollo osseo da parte delle plasmacellule mielomatose. Il mieloma si associa ad una riduzione delle difese immunologiche con aumento del rischio di infezioni.
I pazienti affetti da mieloma possono andare incontro all’insufficienza renale legata alla deposizione nel rene della componente monoclonale.
Le caratteristiche distintive del MM sintomatico sono definite dall’acronimo CRAB (dall’inglese: increased Calcium, Renal insufficiency, Anaemia, or Bone lesions), ovvero con aumento del calcio nel sangue, insufficienza renale, anemia e lesioni ossee.
Il Mieloma può essere privo dei sintomi specifici della malattia e viene definito asintomatico o indolente e non necessita di terapie sino a quando non compaiono i sintomi.
Terapia
Negli ultimi 15 anni, all’aumentare dei pazienti affetti da questa patologia, si è accompagnato un aumento delle aspettative di vita, grazie all’impiego di programmi di cura che utilizzano nuovi farmaci cosiddetti “farmaci intelligenti”, vale a dire quegli agenti che inibiscono in maniera selettiva la crescita delle plasmacellule neoplastiche (Botezomib, Talidomide, Lenalidomide, Pomalidomide) e che possono essere associati anche ai farmaci chemioterapici standard.
La terapia del Mieloma Multiplo e delle sue eventuali complicanze (insufficienza renale, infezioni, malattia ossea, alterazione dei valori dell’emocromo, complicanze neurologiche) si avvale di competenze multidisciplinari e di numerosi farmaci con meccanismi d’azione ed effetti collaterali differenti. Alcuni di questi farmaci, devono essere somministrati nei Centri Ematologici ad opera di personale sanitario specializzato, mentre altri possono essere assunti dal paziente al proprio domicilio. La somministrazione orale del trattamento e il suo impiego a domicilio permettono di migliorare sensibilmente la qualità della vita del paziente, evitando frequenti accessi ospedalieri.
ll trattamento del MM è raccomandato solo nei pazienti con malattia sintomatica o nei pazienti affetti da mieloma asintomatico, ma che presentano fattori di rischio che ci fanno pensare che la malattia evolverà presto in mieloma multiplo attivo.
La terapia ha lo scopo di tenere sotto controllo la malattia, sino ad ottenere una risposta ematologica ed il controllo dei sintomi. La risposta completa si raggiunge quando non si rileva più la presenza della componente monoclonale e la scomparsa delle plasmacellule neoplastiche nel midollo osseo. Nei soggetti giovani, che hanno avuto una risposta adeguata alla prima chemioterapia, il trapianto di cellule staminali autologhe è oggi la procedura terapeutica consigliabile fino all’età di 65 anni. Per i pazienti non candidabili al trapianto di cellule staminali sono disponibili molteplici combinazioni di farmaci tradizionali ed innovativi che consentono di controllare adeguatamente le varie fasi della malattia. Nei pazienti più giovani con donatore compatibile è possibile eseguire il trapianto di cellule staminali emopoietiche allogeniche (da donatore familiare HLA-compatibile), ma nemmeno questa procedura sembra essere del tutto efficace per curare in maniera definitiva questa malattia.